Aterosclerosi: sintomi, cause e come si cura
L’aterosclerosi è una delle principali cause di malattie cardiovascolari in Italia e nel mondo. Si tratta di un processo degenerativo che colpisce le arterie, riducendo progressivamente la loro capacità di trasportare sangue agli organi vitali. Comprendere questa patologia significa poter riconoscere i segnali d’allarme e adottare strategie preventive efficaci.
In questo articolo analizzeremo cos’è l’aterosclerosi, quali sono i suoi sintomi spesso silenziosi, come viene diagnosticata e quali approcci terapeutici e preventivi possono rallentarne la progressione o ridurne il rischio.
Che cos’è l’aterosclerosi
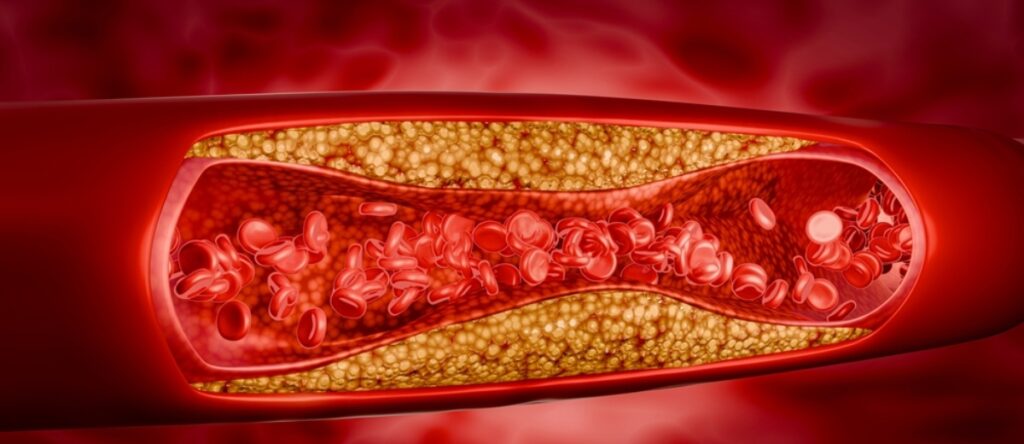
L’aterosclerosi è una malattia cronica caratterizzata dall’accumulo di materiale lipidico, cellule infiammatorie, calcio e tessuto fibroso nella parete interna delle arterie di medio e grande calibro. Questo accumulo forma le cosiddette placche aterosclerotiche o ateromi, che restringono progressivamente il lume del vaso sanguigno e ne riducono l’elasticità.
Si tratta di un processo dinamico: le placche possono crescere lentamente nel corso degli anni oppure andare incontro a rotture improvvise. Quando una placca si rompe, si forma un coagulo (trombo) che può bloccare completamente il flusso sanguigno, causando eventi acuti come infarto del miocardio o ictus cerebrale.
A differenza di altri disturbi vascolari, l’aterosclerosi è una condizione progressiva che inizia spesso in età giovanile, rimanendo asintomatica per decenni prima di manifestarsi clinicamente.
Le cause e i fattori di rischio
L’aterosclerosi ha un’origine multifattoriale. Non esiste una singola causa scatenante, ma un insieme di fattori che contribuiscono alla sua insorgenza e progressione.
I principali fattori di rischio includono:
- Ipercolesterolemia: livelli elevati di colesterolo LDL (il cosiddetto “colesterolo cattivo”) favoriscono l’accumulo di lipidi nelle pareti arteriose
- Ipertensione arteriosa: la pressione elevata danneggia l’endotelio vascolare, facilitando la penetrazione delle lipoproteine
- Diabete mellito: l’iperglicemia cronica provoca danni alle arterie e accelera il processo aterosclerotico
- Fumo di sigaretta: sostanze tossiche contenute nel tabacco danneggiano direttamente le pareti vascolari e promuovono l’infiammazione
- Obesità e sindrome metabolica: l’eccesso ponderale si associa a dislipidemia, resistenza insulinica e infiammazione sistemica
- Sedentarietà: la mancanza di attività fisica influisce negativamente sul metabolismo lipidico e sulla funzione endoteliale
- Familiarità: la predisposizione genetica gioca un ruolo importante nell’insorgenza precoce della malattia.
Anche lo stress cronico, un’alimentazione ricca di grassi saturi e trans, e l’età avanzata rappresentano ulteriori elementi che contribuiscono allo sviluppo dell’aterosclerosi.
Quali sono i sintomi dell’aterosclerosi
Nelle fasi iniziali l’aterosclerosi è quasi sempre asintomatica. I sintomi compaiono quando il restringimento del vaso diventa critico (generalmente oltre il 70% del lume) o quando si verifica un evento acuto come la rottura di una placca.
La sintomatologia varia in base al distretto arterioso colpito:
| Distretto arterioso | Manifestazioni cliniche |
|---|---|
| Arterie coronarie | Angina pectoris (dolore toracico oppressivo durante sforzo fisico o stress emotivo); infarto miocardico con dolore persistente al petto, senso di oppressione, sudorazione e difficoltà respiratoria |
| Arterie carotidi e cerebrali | Attacchi ischemici transitori (TIA) con sintomi neurologici temporanei; ictus cerebrale con perdita improvvisa di forza o sensibilità a un lato del corpo, difficoltà nel linguaggio, alterazioni della vista |
| Arterie periferiche | Claudicatio intermittente (dolore crampiforme al polpaccio durante la camminata, alleviato dal riposo); dolore a riposo e compromissione della vascolarizzazione cutanea nei casi avanzati |
| Arterie renali | Ipertensione arteriosa resistente ai trattamenti; progressivo deterioramento della funzione renale |
Qual è la differenza tra aterosclerosi e arteriosclerosi
I termini aterosclerosi e arteriosclerosi vengono spesso usati come sinonimi, ma indicano concetti diversi.
L’arteriosclerosi è un termine generico che descrive l’ispessimento e la perdita di elasticità delle pareti arteriose, un processo legato all’invecchiamento che può avere diverse cause.
L’aterosclerosi rappresenta invece una forma specifica di arteriosclerosi, caratterizzata dalla formazione di placche contenenti lipidi, cellule infiammatorie e materiale fibroso-calcifico. È quindi una patologia più complessa, con una componente infiammatoria importante e con implicazioni cliniche più rilevanti.
In sintesi: ogni aterosclerosi è una forma di arteriosclerosi, ma non tutte le arteriosclerosi sono aterosclerosi.
Come inizia il processo aterosclerotico
L’aterosclerosi inizia con un danno all’endotelio, lo strato di cellule che riveste internamente i vasi sanguigni. Questo danno può essere causato da ipertensione, fumo, diabete o altri fattori di rischio.
Una volta danneggiato l’endotelio, le lipoproteine LDL penetrano più facilmente nella parete arteriosa dove vengono ossidate. Questo processo innesca una risposta infiammatoria: vengono richiamati monociti e linfociti che si accumulano nella parete del vaso. I monociti si trasformano in macrofagi che fagocitano le LDL ossidate, diventando “cellule schiumose”.
Con il tempo, l’accumulo di queste cellule, insieme a lipidi, calcio e tessuto connettivo, porta alla formazione della placca aterosclerotica. Il processo può durare decenni ed è generalmente silente fino a quando la placca non diventa abbastanza voluminosa da ostacolare il flusso sanguigno o va incontro a complicanze acute.
La diagnosi dell’aterosclerosi
La diagnosi di aterosclerosi si basa su una combinazione di valutazione clinica ed esami strumentali.
| Esame diagnostico | Caratteristiche e finalità |
|---|---|
| Esami del sangue | Valutazione di colesterolo totale, LDL, HDL, trigliceridi, glicemia e marker di rischio cardiovascolare come la proteina C-reattiva |
| Ecocolordoppler | Esame non invasivo per visualizzare le placche aterosclerotiche e valutare il grado di stenosi in diversi distretti vascolari (carotidi, arterie degli arti inferiori, arterie renali) |
| Angio-TC e Angio-RM | Immagini dettagliate dell’albero arterioso per individuare stenosi anche in distretti difficilmente accessibili con l’ecografia |
| Coronarografia | Esame gold standard per valutare le arterie coronarie in pazienti con sospetta cardiopatia ischemica |
| Calcium score | Quantificazione dei depositi di calcio nelle coronarie mediante TC cardiaca, fornisce una stima del rischio cardiovascolare |
Come si cura l’aterosclerosi
Il trattamento dell’aterosclerosi mira a rallentare la progressione della malattia, prevenire le complicanze acute e migliorare la qualità di vita del paziente.
Terapia farmacologica: le statine rappresentano il cardine del trattamento, riducendo i livelli di colesterolo LDL e stabilizzando le placche. Altri farmaci includono antiaggreganti piastrinici (aspirina, clopidogrel) per prevenire la formazione di trombi, antipertensivi per controllare la pressione arteriosa, e ipoglicemizzanti per i pazienti con diabete.
Interventi endovascolari: in presenza di stenosi critiche, può essere necessaria un’angioplastica con posizionamento di stent per riaprire il vaso occluso. Questa procedura minimamente invasiva viene eseguita frequentemente a livello coronarico, carotideo e degli arti inferiori, e può essere valutata attraverso una visita di chirurgia vascolare.
Chirurgia vascolare: nei casi più complessi può essere indicato un intervento di bypass, creando una via alternativa per il flusso sanguigno attraverso un innesto vascolare. Esempi comuni sono il bypass coronarico e l’endoarteriectomia carotidea.
La prevenzione dell’aterosclerosi
La prevenzione rimane l’arma più efficace contro l’aterosclerosi. Modificare lo stile di vita può ridurre significativamente il rischio cardiovascolare.
- Alimentazione equilibrata: privilegiare frutta, verdura, cereali integrali, pesce e olio extravergine d’oliva; limitare grassi saturi, sale e zuccheri semplici. Un nutrizionista può aiutare a impostare un piano alimentare personalizzato
- Attività fisica regolare: almeno 150 minuti a settimana di esercizio aerobico moderato, meglio se supervisionata da un professionista di medicina dello sport
- Abolizione del fumo: smettere di fumare riduce drasticamente il rischio di eventi cardiovascolari. I programmi di supporto antifumo possono essere di grande aiuto
- Controllo del peso corporeo: mantenere un BMI nella norma previene obesità e sindrome metabolica, condizioni che possono essere gestite con il supporto di specialisti in endocrinologia
- Gestione dello stress: tecniche di rilassamento e un adeguato riposo notturno contribuiscono alla salute cardiovascolare.
Nei soggetti ad alto rischio, la prevenzione farmacologica con statine e antiaggreganti può essere raccomandata anche in assenza di sintomi, dopo un’attenta valutazione del profilo di rischio individuale attraverso esami del sangue specifici e controlli specialistici di cardiologia e angiologia.





