Diverticolite: sintomi, cause e alimentazione per prevenirla
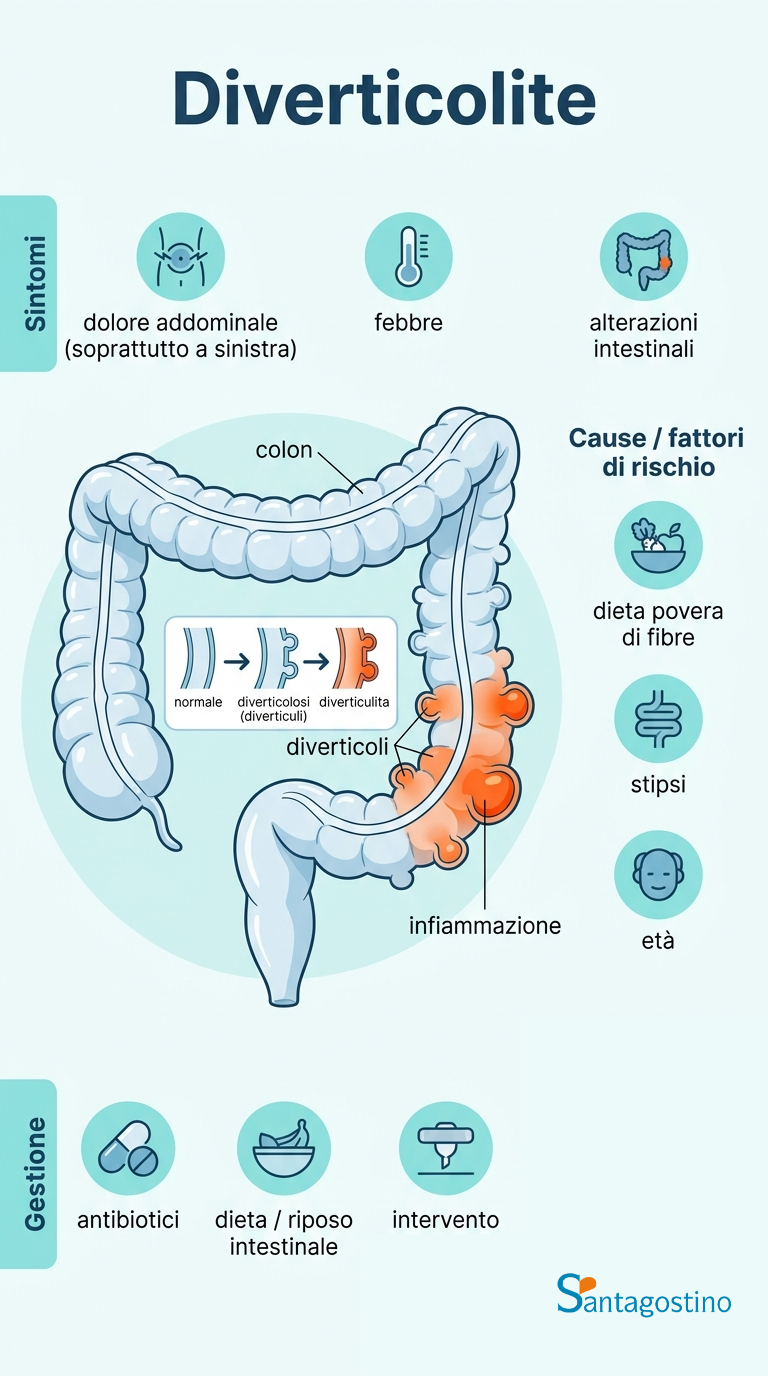
La diverticolite è un’infiammazione dei diverticoli, piccole estroflessioni della parete intestinale che si formano principalmente nel colon. Mentre la semplice presenza di queste sacche (diverticolosi) è spesso asintomatica e può passare inosservata per anni, quando si infiammano o si infettano provocano sintomi acuti che richiedono attenzione medica.
Si tratta di una condizione che colpisce con maggiore frequenza gli adulti oltre i 60 anni, ma può manifestarsi anche in età più giovane. La comprensione dei sintomi, delle cause e delle strategie di gestione è fondamentale per prevenire complicanze serie e migliorare la qualità della vita.
Quali sono i sintomi della diverticolite?
I sintomi della diverticolite variano per intensità e possono comparire in modo improvviso o graduale nell’arco di alcuni giorni. Il dolore addominale rappresenta il segnale più caratteristico: tipicamente si localizza nel quadrante inferiore sinistro dell’addome, dove si concentra la maggior parte dei diverticoli del colon sigmoideo, e può essere descritto come crampo persistente o fitta acuta.
Altri sintomi comuni includono:
- febbre, che indica la presenza di un processo infiammatorio o infettivo in corso
- nausea e vomito
- alterazioni dell’alvo, con periodi di stitichezza alternati a episodi di diarrea
- gonfiore e distensione addominale
- sensazione di tensione nella zona colpita.
Nei casi più gravi possono verificarsi complicanze come la perforazione del diverticolo, con conseguente peritonite, o la formazione di ascessi. La presenza di sangue nelle feci, sebbene più rara nella fase acuta, può indicare un sanguinamento diverticolare che merita valutazione urgente.
Come sono le feci di chi soffre di diverticolite?
Le caratteristiche delle feci durante un episodio di diverticolite possono variare considerevolmente. Molti pazienti riferiscono un’alternanza tra feci dure e frammentate (legate alla stitichezza che spesso precede l’infiammazione) e scariche diarroiche, talvolta accompagnate da muco.
La presenza di sangue rosso vivo o scuro nelle feci non è sempre un segno di diverticolite acuta, ma può indicare un sanguinamento diverticolare, una complicanza distinta che si verifica quando i vasi sanguigni alla base del diverticolo si rompono. In alcuni casi, le feci possono apparire nere (melena) se il sanguinamento proviene da tratti superiori del colon.
Durante la fase infiammatoria, la frequenza delle evacuazioni può aumentare, con feci di consistenza non formata e sensazione di evacuazione incompleta. Questi cambiamenti nel transito intestinale, associati al dolore addominale, rappresentano un campanello d’allarme da non sottovalutare.
Perché ci si ammala di diverticoli?
La formazione dei diverticoli e il loro eventuale passaggio a uno stato infiammatorio dipendono da una combinazione di fattori. Il principale meccanismo coinvolto riguarda l’aumento della pressione all’interno del lumen intestinale: quando le feci sono dure e la muscolatura del colon deve contrarsi con maggiore forza per spingerle avanti, si creano punti di debolezza nella parete intestinale attraverso cui la mucosa si estroflette.
I fattori di rischio riconosciuti includono:
- Età avanzata: con l’invecchiamento, la parete intestinale perde elasticità e tono muscolare
- Alimentazione povera di fibre: una dieta carente di vegetali, frutta e cereali integrali favorisce la stitichezza e l’aumento della pressione endoluminale
- Obesità e sedentarietà: il sovrappeso e la mancanza di attività fisica rallentano il transito intestinale
- Predisposizione genetica: una storia familiare di diverticolosi aumenta il rischio
- Fumo di sigaretta: altera la microcircolazione intestinale e favorisce l’infiammazione
- Uso frequente di farmaci antinfiammatori non steroidei (FANS): possono irritare la mucosa intestinale.
L’infiammazione vera e propria (diverticolite) si verifica quando materiale fecale o batteri rimangono intrappolati all’interno dei diverticoli, scatenando una reazione infiammatoria e, nei casi più severi, un’infezione.
Diagnosi della diverticolite
La diagnosi si basa su una combinazione di valutazione clinica ed esami strumentali. Durante la visita, il medico raccoglie la storia dei sintomi e palpa l’addome per individuare zone di dolorabilità o tensione. Gli esami del sangue possono rivelare un aumento dei globuli bianchi e degli indici di infiammazione.
La TAC addominale con mezzo di contrasto rappresenta l’esame di elezione nella fase acuta: permette di visualizzare i diverticoli infiammati, eventuali ispessimenti della parete intestinale, raccolte ascessuali o segni di perforazione. La colonscopia non viene eseguita durante l’episodio acuto per il rischio di perforazione, ma viene programmata alcune settimane dopo la risoluzione dell’infiammazione per escludere altre patologie e valutare l’entità della diverticolosi.
Ecografia addominale e risonanza magnetica possono essere utilizzate in casi selezionati, soprattutto quando la TAC è controindicata.
Terapie per la diverticolite
Il trattamento della diverticolite dipende dalla gravità del quadro clinico.
| Gravità | Gestione | Terapia farmacologica | Alimentazione | Altre misure |
|---|---|---|---|---|
| Forme lievi (domiciliare) | Trattamento a domicilio | Antibiotici, antidolorifici, antispastici | Dieta liquida o semiliquida nei primi giorni | Riposo e idratazione adeguata |
| Forme moderate-gravi/complicate | Ricovero ospedaliero | Antibiotici endovenosi | Digiuno completo | Eventuale drenaggio ascessi o intervento chirurgico |
La chirurgia generale può prevedere la rimozione del tratto di colon interessato (resezione del sigma) e viene considerata nei pazienti con episodi ricorrenti o complicanze.
Dopo la risoluzione della fase acuta, alcuni medici prescrivono cicli di terapia con probiotici o rifaximina per ridurre il rischio di recidive, sebbene l’evidenza scientifica in merito sia ancora dibattuta.
Quali sono i cibi da evitare per i diverticoli e la prevenzione
L’alimentazione gioca un ruolo centrale nella prevenzione sia della formazione dei diverticoli sia delle recidive di diverticolite. Contrariamente a quanto si credeva in passato, non è necessario eliminare completamente semi, noci o cereali con buccia: studi recenti hanno dimostrato che questi alimenti non aumentano il rischio di infiammazione.
| Fase | Raccomandazioni alimentari |
|---|---|
| Fase acuta di diverticolite | Evitare cibi ricchi di fibre insolubili e scorie (verdure crude, legumi con buccia, cereali integrali); limitare alimenti irritanti (spezie piccanti, alcol, caffeina); preferire dieta a basso residuo con cibi facilmente digeribili |
| Fase di remissione e prevenzione | Aumentare gradualmente apporto di fibre (25-30 g/giorno) tramite frutta, verdura, cereali integrali; bere almeno 1,5-2 litri di acqua al giorno; evitare cibi altamente processati, ricchi di grassi saturi e zuccheri raffinati; limitare carni rosse e insaccati |
L’esercizio fisico regolare, il mantenimento di un peso corporeo adeguato e la cessazione del fumo completano le strategie di prevenzione efficaci per ridurre il rischio di nuovi episodi infiammatori. Per un supporto personalizzato nella gestione dell’alimentazione, può essere utile consultare un nutrizionista. Nei casi più complessi o per una valutazione specialistica, è consigliabile rivolgersi a un centro di gastroenterologia.





